A doença celíaca pode estar associada à depressão. A ligação não é simples nem única, mas passa por pelo menos quatro eixos: inflamação intestinal crônica, má absorção de nutrientes ligados ao cérebro, alterações no eixo intestino-cérebro e sobrecarga emocional de viver com uma doença crônica e uma dieta restritiva.
Em muitos pacientes, tratar corretamente a doença celíaca com dieta sem glúten rigorosa, correção de deficiências e cuidado em saúde mental melhora o humor. Mas nem toda depressão em celíacos desaparece apenas com a dieta.
O que é depressão e por que ela é um problema mundial?
Depressão não é “fraqueza”, “falta de gratidão” ou “drama”. É um transtorno mental que pode causar tristeza persistente, perda de prazer, desesperança, irritabilidade, alterações de sono, fadiga, dificuldade de concentração, mudança de apetite e prejuízo real no trabalho, nos estudos, na vida social e nas relações.
A OMS também destaca que mulheres são mais afetadas do que homens e que há tratamento eficaz, com psicoterapia, medicamentos e intervenções de suporte.
Os sinais mais citados nos estudos incluem tristeza, ansiedade, irritabilidade, baixa energia, dificuldade de concentração, alterações do sono e do apetite. A depressão é tratável e que o estigma ainda atrasa a busca por ajuda.
Sinais clássicos de depressão:
- tristeza persistente
- sensação de vazio ou desesperança
- perda de interesse nas coisas que antes davam prazer
- fadiga importante
- dificuldade de concentração
- irritabilidade
- insônia ou sono excessivo
- alteração importante de apetite e peso
- culpa excessiva
- isolamento social
A depressão já é considerada uma epidemia mundial
A depressão é uma condição de saúde mental comum, séria e tratável. A Organização Mundial da Saúde a descreve como um transtorno frequente no mundo, capaz de afetar humor, pensamento, sono, energia, apetite e funcionamento diário, além de ser uma das principais causas de incapacidade global. A OMS estima que cerca de 5% dos adultos vivam com depressão no mundo.
No Brasil, o problema também é grande, o maior índice da América Latina e um dos maiores do mundo. Compilações baseadas em OMS/OPAS e fontes nacionais apontam prevalência em torno de 5,8% a 10% da população brasileira adulta em determinado momento, algo como 11 a 12 milhões de pessoas, com números historicamente altos no país.
Posição dos Brasileiros no Ranking Mundial de Transtornos Mentais
- Depressão: 5º lugar
- Ansiedade: 1º lugar
- Estresse: 4º lugar
A depressão pode começar no intestino?
Agora, o ponto que interessa diretamente ao Eu Celíaca: em pacientes com doença celíaca, a depressão aparece com frequência maior do que na população geral, e em parte dos casos pode ser uma das formas de apresentação da doença — às vezes antes mesmo do diagnóstico gastrointestinal clássico.
Em outras palavras: o glúten pode não estar “só” machucando o intestino. Em pessoas predispostas, ele pode participar de um ciclo que alcança o cérebro, o humor e a qualidade de vida.
Qual é a incidência de depressão na doença celíaca?
Aqui está um dos pontos mais importantes deste artigo: a literatura não mostra um único número fixo, porque os estudos usam instrumentos, contextos e populações diferentes. Ainda assim, o padrão é muito consistente: pessoas com doença celíaca apresentam mais sintomas depressivos do que a população geral.
Os achados mais relevantes dos estudos mostram:
- prevalência de sintomas depressivos em celíacos variando de cerca de 6% a mais de 50–60%, dependendo da amostra e do instrumento usado;
- depressão ao longo da vida em cerca de 30% dos adultos com doença celíaca em algumas séries;
- risco de depressão frequentemente 1,5 a 2 vezes maior do que na população geral;
- em coortes pediátricas, risco de qualquer transtorno psiquiátrico cerca de 1,7 vez maior em crianças com doença celíaca;
- em estudo brasileiro com 83 adultos celíacos, 34,9% apresentavam depressão e 62,7% ansiedade;
- no estudo de Andrew Joelson com 519 adultos com doença celíaca confirmada por biópsia, 46% relataram sintomas depressivos relevantes relacionados à doença.
Ou seja: não estamos falando de um detalhe periférico. Estamos falando de uma comorbidade frequente, clinicamente relevante e capaz de piorar o manejo da própria doença celíaca.
Por que a doença celíaca pode causar depressão?
A relação entre doença celíaca e depressão não depende de uma única causa. Ela é provavelmente multifatorial.
Os principais mecanismos apontados nos estudos científicos são: inflamação intestinal, eixo intestino-cérebro, má absorção de nutrientes e carga psicossocial de viver com uma doença autoimune crônica.
1) Inflamação intestinal crônica
Quando a pessoa com doença celíaca ingere glúten, o sistema imune reage, há inflamação da mucosa intestinal e liberação de citocinas pró-inflamatórias. Essas moléculas podem influenciar o sistema nervoso central e se associar a sintomas depressivos.
2) Eixo intestino-cérebro
A doença celíaca ativa, altera a barreira intestinal, microbiota e sinalização entre intestino e cérebro. Aumenta a permeabilidade intestinal, disbiose, alteração do metabolismo do triptofano/quinurenina, modulação de serotonina, dopamina e GABA, além de ativação do eixo HPA, com impacto no humor e no estresse.
3) Má absorção de nutrientes
A atrofia de vilosidades reduz a absorção de ferro, folato, B12, vitamina D, zinco e magnésio. Esses nutrientes participam diretamente da síntese de neurotransmissores e do funcionamento cerebral.
Deficiências persistentes podem agravar fadiga, apatia, irritabilidade, “brain fog” e sintomas depressivos.
4) Carga psicossocial e qualidade de vida
A dieta sem glúten é tratamento, mas também é estressora. O medo de contaminação cruzada, o custo dos alimentos, a exclusão em festas e restaurantes, o cansaço de explicar a doença e a sensação de ser “difícil” ou “diferente” são fontes reais de sofrimento psíquico.
5) Diagnóstico tardio
Anos de sintomas sem resposta, anemia, dor, fadiga, invalidação médica e sofrimento sem nome podem desgastar profundamente a saúde mental. A doença celíaca, por ser muitas vezes subdiagnosticada e minimizada, pode corroer autoestima, esperança e bem-estar emocional.
Relação entre inflamação intestinal e depressão
A evidência atual sugere que inflamação intestinal aumenta o risco de depressão, embora não signifique que toda depressão seja “causada pelo intestino”. O que existe é um elo biológico plausível e cada vez mais estudado.
Conheça as três ideias centrais das evidências:
- inflamação intestinal ativa aumenta citocinas sistêmicas, que podem afetar o cérebro;
- disbiose e aumento de permeabilidade intestinal alteram neurotransmissores e neuroinflamação;
- o estresse crônico do intestino doente ativa o eixo hipotálamo-hipófise-adrenal, com aumento de cortisol e piora do humor.
Isso não é exclusivo da doença celíaca. Em doenças inflamatórias intestinais, por exemplo, sintomas depressivos podem atingir cerca de 25–30% dos pacientes, reforçando o papel da inflamação intestinal no sofrimento psíquico.
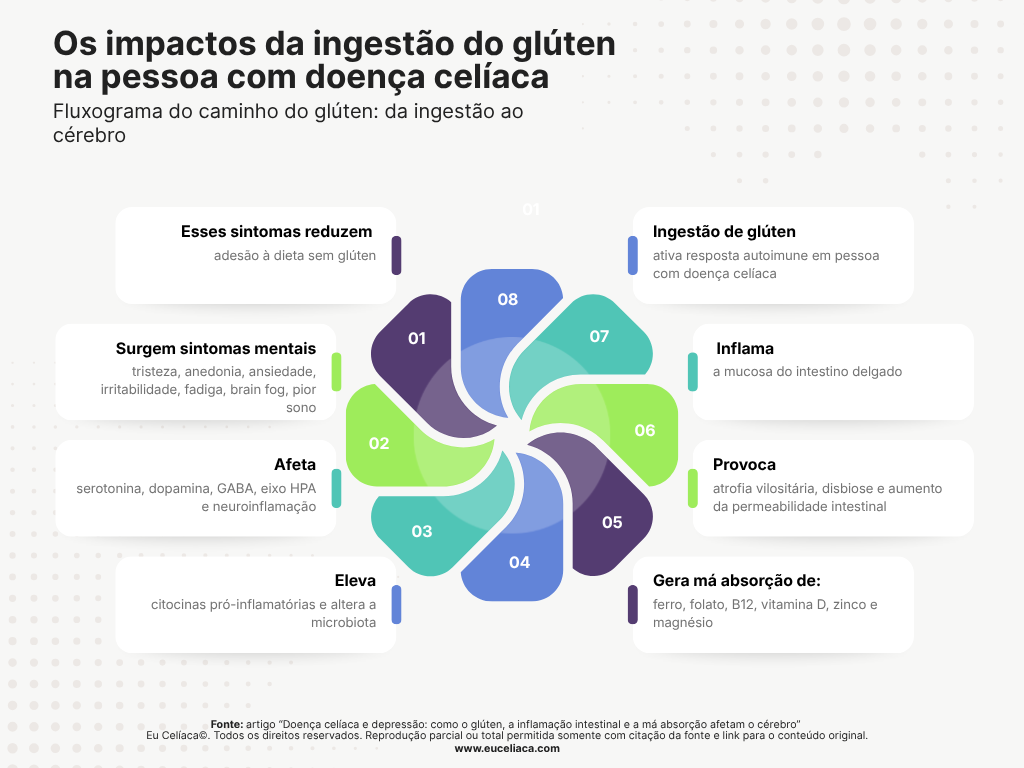
Fluxograma: como o glúten pode chegar ao cérebro
Glúten → ativa resposta autoimune em pessoa com doença celíaca → inflama a mucosa do intestino delgado → provoca atrofia vilositária, disbiose e aumento da permeabilidade intestinal→ gera má absorção de ferro, folato, B12, vitamina D, zinco e magnésio→ eleva citocinas pró-inflamatórias e altera a microbiota→ afeta serotonina, dopamina, GABA, eixo HPA e neuroinflamação→ surgem sintomas mentais: tristeza, anedonia, ansiedade, irritabilidade, fadiga, brain fog, pior sono→ esses sintomas reduzem adesão à dieta sem glúten→ nova exposição ao glúten→ reinício do ciclo.
O papel da alimentação no tratamento da depressão
A alimentação não substitui psicoterapia nem antidepressivos quando eles são necessários. Mas a literatura é clara: dieta é um pilar adjuvante relevante na prevenção, no controle de sintomas e na resposta ao tratamento da depressão.
| O que colocar mais no prato: | O que reduzir: |
| vegetais e frutas variados | ultraprocessados:
|
| leguminosas | açúcar refinado |
| azeite de oliva | refrigerantes |
| castanhas e sementes | fast-food |
| peixes |
gorduras trans:
|
| fibras alimentares | álcool em excesso |
| alimentos fermentados, quando bem tolerados | excesso de cafeína |
|
fontes de triptofano:
|
padrão alimentar desorganizado, com grandes oscilações glicêmicas |
| proteínas de boa qualidade | |
| alimentos naturalmente sem glúten e pouco processados |
Padrão alimentar mais estudado
As pesquisas destacam o padrão mediterrâneo como o mais associado a menor risco e melhor controle de depressão: rico em vegetais, fibras, azeite, peixes e oleaginosas, e pobre em ultraprocessados.
Quais vitaminas e minerais importam mais?
Na doença celíaca com depressão, o raciocínio clínico mais importante não é “qual suplemento da moda comprar?”, e sim: quais deficiências comuns da doença celíaca podem estar agravando o quadro depressivo?
Micronutrientes mais relevantes
- Vitamina B12: ligada a fadiga, comprometimento cognitivo, irritabilidade e depressão quando baixa
- Folato (B9) e B6: essenciais na síntese de serotonina, dopamina e noradrenalina
- Ferro/ferritina: anemia e ferritina baixa pioram apatia, cansaço e humor
- Vitamina D: deficiência frequente na doença celíaca e associada a maior risco de depressão
- Magnésio: ligado a sono, ansiedade, irritabilidade e humor
- Zinco: cofator neurológico e imunológico importante
Exames que fazem sentido considerar
- hemograma
- ferro e ferritina
- vitamina B12
- folato
- vitamina D
- magnésio, quando houver contexto clínico
- eventualmente zinco, conforme quadro e disponibilidade
Regra de ouro: Suplementação deve ser guiada por exame e contexto clínico. Os estudos são claros ao dizer que suplementar “às cegas” raramente substitui tratamento psiquiátrico padrão.
A dieta sem glúten melhora a depressão?
Em muitos pacientes, sim — mas não em todos, e não de forma isolada. A dieta sem glúten rigorosa tende a melhorar a depressão em parte dos pacientes, especialmente após 6 a 12 meses de boa adesão, ao reduzir inflamação, corrigir má absorção e aliviar sintomas gastrointestinais.
| Por que pode melhorar | Por que nem sempre resolve |
| cicatrização da mucosa intestinal | a depressão pode ter múltiplas causas |
| redução da inflamação sistêmica | a própria dieta sem glúten pode virar fonte de estresse e transtorno |
| melhora da absorção de nutrientes | dietas sem glúten desbalanceadas podem perpetuar carências |
| menos dor, diarreia, distensão e fadiga física | pode haver necessidade real de psicoterapia e/ou antidepressivos |
| queda da carga inflamatória sobre o cérebro |
Resumo honesto: para o celíaco, a dieta sem glúten é obrigatória e também pode ser um pilar da saúde mental; mas, se a depressão persiste, ela precisa ser tratada como depressão, e não só como “efeito do intestino”.
Antidepressivos viciam? Prejudicam o intestino?
Essa é uma das dúvidas mais comuns da internet.
Antidepressivos viciam?
Em geral, não. Antidepressivos não causam dependência química no sentido de fissura, prazer compulsivo ou necessidade progressiva de dose para “efeito recreativo”. O que pode acontecer é síndrome de descontinuação quando a retirada é abrupta, o que não é a mesma coisa que vício.
Quais medicamentos podem causar dependência?
Alguns benzodiazepínicos usados como ansiolíticos ou calmantes podem gerar dependência se usados sem controle, por muito tempo ou de forma inadequada.
Medicamentos para depressão prejudicam o intestino?
Podem causar efeitos gastrointestinais, especialmente no início:
- náusea
- desconforto abdominal
- diarreia
- constipação
- cólicas
Pesquisas também apontam que alguns psicofármacos podem alterar microbiota intestinal, mas não há evidência de que antidepressivos causem dano estrutural importante ao intestino na maioria das pessoas. Em síndromes funcionais, alguns deles inclusive são usados para modular dor e eixo intestino-cérebro.
Mensagem prática. Não suspenda antidepressivo por conta própria por medo do intestino. O ajuste deve ser médico, equilibrando saúde mental e tolerância gastrointestinal.
Por que celíacos com depressão têm mais dificuldade para seguir a dieta sem glúten?
Porque depressão reduz exatamente aquilo de que a dieta sem glúten mais precisa: energia, planejamento, organização, motivação e capacidade de autocuidado.
O estudo da Celiac Disease Foundation com 519 adultos mostrou que 46% relataram sintomas depressivos, e que a depressão enfraquecia a relação entre adesão à dieta e percepção de sintomas. Em linguagem simples: o paciente deprimido pode ter mais dificuldade para perceber claramente a relação entre “escapes” da dieta e piora clínica.
Estudos brasileiros também associam depressão a:
- manejo ineficaz da doença
- percepção de gravidade muito alta
- obstáculos diários à dieta
- atividades diárias prejudicadas
Estratégias de adesão que fazem sentido
- tratar depressão em paralelo à doença celíaca
- oferecer educação nutricional prática, não só lista de proibidos
- planejar refeições e compras para reduzir improviso
- criar “kits de emergência” sem glúten
- envolver familiares e rede de apoio
- participar de associações e grupos de pares
- rastrear ativamente sofrimento psíquico em consultas de seguimento
Tratar a inflamação intestinal melhora a depressão?
Pode ajudar bastante em parte dos pacientes, mas como complemento, não como substituto de tratamento psiquiátrico estruturado. Essa é uma das mensagens mais equilibradas das pesquisas.
O que pode ajudar
- tratar a doença de base
- dieta sem glúten rigorosa
- alimentação anti-inflamatória
- correção de micronutrientes
- atividade física regular
- sono adequado
- manejo do estresse
- psicoterapia
- eventualmente probióticos/psicobióticos como adjuvantes, em casos selecionados
O que não se deve prometer
Não há base para dizer que “cuidar do intestino sozinho cura depressão maior”. O intestino é uma peça importante, mas depressão continua sendo um quadro multifatorial.
FAQ: principais perguntas sobre doença celíaca e depressão
Doença celíaca causa depressão?
Ela pode favorecer depressão, mas não de forma única nem obrigatória. O elo passa por inflamação intestinal, má absorção, eixo intestino-cérebro e fatores psicossociais.
Glúten afeta o cérebro?
Em pessoas com doença celíaca e também em parte dos pacientes com sensibilidade ao glúten não celíaca, o glúten pode se associar a sintomas como brain fog, fadiga mental, irritabilidade, ansiedade e depressão.
Tratar a doença celíaca melhora o humor?
Muitas vezes, sim. A dieta sem glúten estrita tende a reduzir inflamação e corrigir deficiências, o que pode melhorar o humor ao longo de meses. Mas depressão persistente exige abordagem específica em saúde mental.
Quais vitaminas investigar em um celíaco com depressão?
Hemograma, ferro/ferritina, vitamina B12, folato e vitamina D são os mais consistentes. Magnésio e zinco podem entrar conforme contexto clínico.
Antidepressivo piora a doença celíaca?
Não há evidência de que antidepressivos causem dano estrutural intestinal na maioria das pessoas. Eles podem causar desconfortos gastrointestinais, sobretudo no início, mas isso costuma ser manejável.
Antidepressivo vicia?
Em geral, não. O que pode ocorrer é descontinuação se o remédio for interrompido abruptamente. Benzodiazepínicos, sim, podem causar dependência se usados inadequadamente.
Todo celíaco deprimido precisa de remédio?
Não. Alguns quadros leves podem responder a psicoterapia, suporte nutricional, melhora clínica intestinal e mudanças de estilo de vida. Mas quadros moderados a graves ou persistentes precisam de avaliação médica.
O intestino inflamado pode piorar depressão mesmo em não celíacos?
Pode. Há associação entre inflamação intestinal, disbiose e maior risco de depressão mesmo fora da doença celíaca, embora isso não signifique causalidade única.
Vale procurar psicólogo ou psiquiatra se tenho doença celíaca?
Sim. Isso é especialmente importante se você tem tristeza persistente, anedonia (incapacidade de sentir prazer em atividades que antes eram fontes de alegria ou satisfação, caracterizada pela perda de interesse, motivação e emoções positivas), exaustão, medo intenso de comer, isolamento social, baixa adesão à dieta ou sensação de que “não consegue mais lidar com tudo”.
Conclusão
A depressão na doença celíaca não é um detalhe lateral. Ela pode ser manifestação, consequência, amplificador de sofrimento e barreira ao próprio tratamento. Em muitos pacientes, o glúten ajuda a alimentar um ciclo: inflama o intestino, piora absorção, bagunça o eixo intestino-cérebro, aumenta sofrimento físico e mental, reduz adesão à dieta e reinicia o dano.
Mas a boa notícia é que esse ciclo pode ser interrompido.
Com diagnóstico correto, dieta sem glúten rigorosa, rastreio de deficiências, correção nutricional, psicoterapia, atividade física, sono adequado e, quando necessário, antidepressivos, muitos pacientes melhoram de forma importante.
A mensagem central deste artigo é simples: na doença celíaca, a depressão merece o mesmo grau de seriedade que a anemia, a osteopenia ou a atrofia vilositária.
Porque, em muitos casos, tratar a mente também é tratar a doença. E tratar o intestino também pode aliviar a mente.
Alerta importante: Se houver ideação suicida, sensação de risco iminente ou incapacidade de manter a própria segurança, a orientação é procurar ajuda médica urgente e imediata. A OMS ressalta a forte associação entre depressão e suicídio, especialmente quando o quadro é moderado a grave e não tratado. Ligue CVV – 188 – 24 horas todos os dias.
Referências Científicas e Fontes:
- OMS – Fact sheet sobre depressão (Organização Mundial da Saúde)
- OMS –Depression (Organização Mundial da Saúde)
- Ministério da Saúde – Depressão
- Haj Ali S, Alqurneh R, Abu Sneineh A, Ghazal B, Agraib L, Abbasi L, Rifaei S, Mazzawi T. The Prevalence of Anxiety and Depressive Symptoms Among Patients With Celiac Disease in Jordan. Cureus. 2023 Jun 1;15(6):e39842. doi: 10.7759/cureus.39842. PMID: 37397686; PMCID: PMC10314801.
- Joelson, A.M.; Geller, M.G.; Zylberberg, H.M.; Green, P.H.R.; Lebwohl, B. The Effect of Depressive Symptoms on the Association between Gluten-Free Diet Adherence and Symptoms in Celiac Disease: Analysis of a Patient Powered Research Network. Nutrients 2018, 10, 538. https://doi.org/10.3390/nu10050538
- You’re no more likely to be depressed than others if you have celiac disease | BeyondCeliac.org
- Ciacci C, Iavarone A, Mazzacca G, De Rosa A. Depressive symptoms in adult coeliac disease. Scand J Gastroenterol. 1998 Mar;33(3):247-50. doi: 10.1080/00365529850170801. PMID: 9548616.
- The Burden of Depressive and Bipolar Disorders in Celiac Disease
- Impacto da doença celíaca na saúde mental: Ansiedade, depressão e intervenção cirúrgica | Revista Brasileira Medicina de Excelência
- Sas KP, Zieliński D, Piegza M. Depressive and anxiety symptoms in patients with celiac disease – co-occurrence and mutual dependencies. Psychiatr Pol. 2025 Jul 16:1-15. English, Polish. doi: 10.12740/PP/OnlineFirst/203065. Epub ahead of print. PMID: 41296645.
- Celiac disease and depressive disorders as nutritional implications related to common factors – A comprehensive review – ScienceDirect
- Gluten May Cause Depression in People with Non-Celiac Gluten Sensitivity | Celiac Disease Foundation
- Celiac Disease Symptoms: Depression | BeyondCeliac.org
Este conteúdo tem caráter exclusivamente educativo e informativo. As informações apresentadas neste artigo não substituem consulta médica, diagnóstico clínico ou orientação nutricional individualizada. Caso você suspeite de doença celíaca, sensibilidade ao glúten ou qualquer condição relacionada, procure um gastroenterologista ou outro especialista qualificado. Nunca retire o glúten da alimentação antes de realizar os exames diagnósticos — isso pode invalidar os resultados sorológicos e dificultar o diagnóstico.
Produtos mencionados neste artigo não constituem endosso comercial. Sempre consulte seu médico, gastroenterologista, ginecologista, endocrinologista ou nutricionista antes de iniciar qualquer medicamento, suplementação, terapia hormonal ou mudança no protocolo de tratamento. Cada paciente é único, e as condutas devem ser individualizadas por profissionais habilitados e especializados.
O Eu Celíaca não recebe patrocínio de laboratórios, indústria farmacêutica ou fabricantes de produtos sem glúten. Todo o conteúdo é produzido de forma independente, com base em fontes científicas verificadas, com o único objetivo de apoiar a comunidade celíaca. Andréa Farias é celíaca diagnosticada desde 2012, jornalista, pesquisadora e fundadora do Eu Celíaca. A autora compartilha sua experiência pessoal como celíaca, pesquisa baseada em fontes científicas, experiência na indústria farmacêutica e relacionamento direto com médicos, pesquisadores e farmacêuticos.
Eu Celíaca©. Todos os direitos reservados. Reprodução parcial ou total permitida somente com citação da fonte e link para o conteúdo original.










