A doença celíaca não aparece apenas no intestino. Em algumas pessoas, a primeira pista pode estar na pele: coceira intensa, bolhas pequenas, lesões que voltam, pele seca demais, queda de cabelo, urticária, manchas, feridas que demoram a melhorar ou doenças dermatológicas que parecem não responder como deveriam.
E é justamente aí que mora o risco. Quando a doença celíaca não dá diarreia, não causa perda de peso evidente e não parece “doença intestinal”, muita gente passa anos tratando a pele sem investigar o intestino. O problema é que, se a causa de fundo for uma reação ao glúten em uma pessoa geneticamente suscetível, pomada nenhuma resolve tudo sozinha.
A pele pode ser um aviso. E, em alguns casos, pode ser o primeiro aviso.
Doença celíaca pode aparecer na pele?
Sim. A doença celíaca pode ter manifestações na pele. A mais específica é a dermatite herpetiforme, uma doença de pele associada ao glúten que causa coceira intensa, pápulas, vesículas e pequenas bolhas, geralmente em áreas como cotovelos, joelhos, nádegas, costas e couro cabeludo.
Além dela, estudos e revisões científicas descrevem associação entre doença celíaca e outras condições dermatológicas, como psoríase, eczema, pele seca crônica, urticária crônica, alopecia areata, vitiligo e, mais raramente, penfigoide bolhoso. Isso não significa que toda lesão de pele em um celíaco seja causada pelo glúten, mas significa que a pele deve ser levada a sério dentro da investigação.
Revisões publicadas em periódicos científicos mostram que a doença celíaca pode se relacionar a diferentes manifestações cutâneas e mucosas, por mecanismos imunológicos, inflamatórios e nutricionais.
O diagnóstico pode envolver avaliação dermatológica, exames de sangue para doença celíaca, biópsia de pele com imunofluorescência direta quando há suspeita de dermatite herpetiforme, e investigação intestinal quando indicada.
O que é doença celíaca na pele?
A expressão “doença celíaca na pele” é usada de forma popular para falar de manifestações cutâneas relacionadas à doença celíaca.
Tecnicamente, a doença celíaca é uma doença autoimune desencadeada pelo glúten em pessoas geneticamente predispostas. O alvo mais conhecido é o intestino delgado, onde pode ocorrer inflamação e atrofia das vilosidades, prejudicando a absorção de nutrientes.
Mas a doença não fica limitada ao intestino.
A pele pode ser afetada por três caminhos principais:
- autoimunidade, quando o sistema imunológico participa de reações que também atingem a pele;
- inflamação sistêmica, quando a doença ativa mantém um estado inflamatório que pode piorar algumas dermatoses;
- má absorção de nutrientes, quando faltam vitaminas, minerais, proteínas e gorduras importantes para pele, cabelo, unhas, cicatrização e colágeno.
Por isso, a pele do celíaco não deve ser analisada apenas de fora para dentro. Muitas vezes, é preciso olhar também o intestino, a dieta, os exames nutricionais e a adesão real à dieta sem glúten.
Como fica a pele de quem tem doença celíaca?
Não existe uma única aparência da pele do celíaco.
Algumas pessoas têm pele normal. Outras têm lesões bem características. E outras apresentam sinais indiretos, como ressecamento, coceira, queda de cabelo ou unhas frágeis por deficiência nutricional.
Os sinais que podem aparecer incluem:
- coceira intensa;
- pequenas bolhas;
- pápulas, que são lesões elevadas na pele;
- feridas por escoriação;
- crostas;
- lesões simétricas em cotovelos, joelhos, nádegas ou couro cabeludo;
- pele seca persistente;
- urticária recorrente;
- placas vermelhas com descamação;
- queda de cabelo em placas;
- queda difusa de cabelo;
- manchas brancas;
- unhas frágeis;
- pior cicatrização;
- pele opaca, ressecada ou sensível.
O ponto principal é: a pele pode mostrar que algo está errado, mas não fecha diagnóstico sozinha.
A quem acomete a doença celíaca na pele?
As manifestações de pele podem aparecer em pessoas já diagnosticadas com doença celíaca ou em pessoas que ainda nem sabem que são celíacas.
A dermatite herpetiforme, por exemplo, pode aparecer mesmo sem sintomas intestinais importantes. Isso é perigoso porque o paciente pode procurar apenas o dermatologista, tratar a coceira por anos e nunca investigar doença celíaca.
A atenção deve ser maior em pessoas com:
- história familiar de doença celíaca;
- tireoidite autoimune;
- diabetes tipo 1;
- anemia ferropriva sem causa clara;
- osteopenia ou osteoporose precoce;
- infertilidade ou abortos de repetição;
- sintomas digestivos persistentes;
- outras doenças autoimunes;
- lesões de pele recorrentes ou de difícil controle.
A doença celíaca também pode ser silenciosa. Ou seja, a pessoa pode ter pouca ou nenhuma queixa intestinal, mas apresentar manifestações fora do intestino, incluindo pele.
Dermatite herpetiforme: a manifestação de pele mais específica da doença celíaca
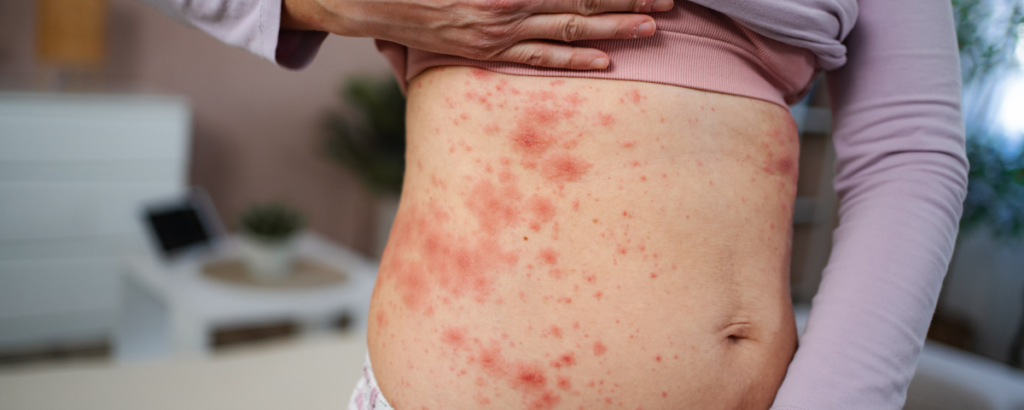
A dermatite herpetiforme é a manifestação cutânea mais característica da doença celíaca.
Ela costuma causar coceira intensa, pápulas, vesículas e pequenas bolhas. Muitas vezes, a pessoa chega ao consultório já com a pele machucada de tanto coçar, então as bolhas nem sempre aparecem íntegras.
As áreas mais comuns são:
- cotovelos;
- joelhos;
- nádegas;
- costas;
- região lombar;
- couro cabeludo;
- ombros.
O diagnóstico padrão envolve biópsia de pele perilesional, ou seja, de uma área próxima à lesão, com imunofluorescência direta. Esse exame procura depósitos granulares de IgA na pele, achado considerado típico da dermatite herpetiforme.
Revisões sobre diagnóstico e tratamento da dermatite herpetiforme descrevem a imunofluorescência direta como exame central para confirmação, associada à sorologia para doença celíaca e avaliação clínica.
O tratamento envolve dieta rigorosamente sem glúten e, em muitos casos, uso de dapsona para controle rápido da coceira e das lesões. A dapsona pode melhorar a pele em poucos dias, mas não trata a causa intestinal da doença. Por isso, ela não substitui a dieta sem glúten. O uso exige acompanhamento médico e exames de segurança, como hemograma e avaliação de função hepática e renal, pelo risco de efeitos adversos.
Outras doenças de pele associadas à doença celíaca
Nem toda doença de pele em um celíaco é causada pela doença celíaca. Mas algumas dermatoses aparecem com maior frequência em estudos ou são descritas como associadas a distúrbios relacionados ao glúten.
A melhor forma de entender é separar em três grupos:
| Condição de pele | Relação com doença celíaca | O que observar |
| Dermatite herpetiforme | Manifestação cutânea mais específica | Coceira intensa, bolhas, lesões simétricas |
| Psoríase | Associação descrita em estudos | Placas vermelhas com escamas, couro cabeludo, unhas |
| Eczema, dermatite e pele seca crônica | Associação possível, multifatorial | Ressecamento, coceira, pele sensível |
| Urticária crônica | Pode coexistir, mas exige investigação | Vergões, placas que mudam de lugar, coceira |
| Alopecia areata | Associação autoimune descrita | Queda de cabelo em placas |
| Vitiligo | Associação por terreno autoimune | Manchas brancas bem delimitadas |
| Penfigoide bolhoso | Associação rara | Bolhas tensas, mais comum em idosos |
| Acne inflamatória e pele oleosa | Relação menos específica | Pode piorar por dieta, inflamação e ultraprocessados |
| Feridas, rachaduras e má cicatrização | Pode ter relação nutricional | Pensar em ferro, zinco, proteína, vitaminas |
Revisões sobre manifestações cutâneas da doença celíaca descrevem dermatite herpetiforme como a mais específica, mas também relatam associações com psoríase, alopecia areata, urticária, vitiligo e outras doenças inflamatórias ou autoimunes da pele.
Psoríase e doença celíaca
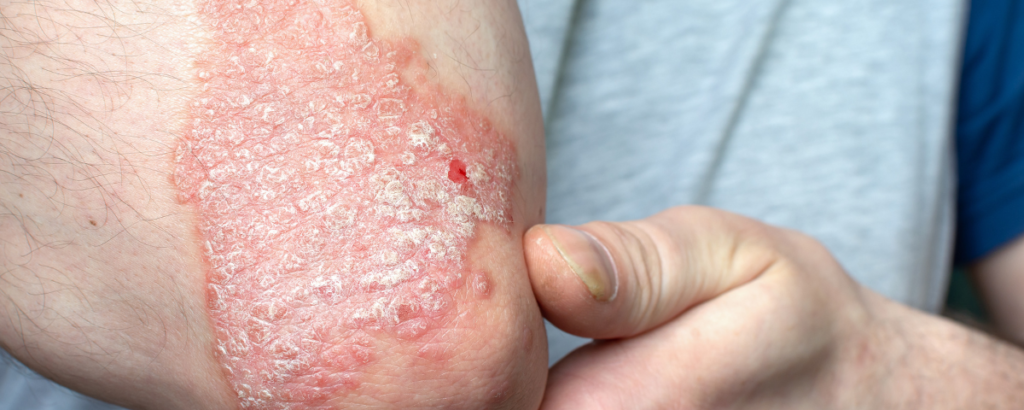
A psoríase é uma doença inflamatória da pele. Ela costuma aparecer como placas vermelhas, bem delimitadas, com escamas esbranquiçadas ou prateadas. Pode acometer couro cabeludo, cotovelos, joelhos, região lombar, unhas e articulações.
Estudos observacionais e revisões descrevem associação entre psoríase e doença celíaca. Isso não significa que todo paciente com psoríase tenha doença celíaca, nem que retirar glúten cure psoríase em todos os casos. Mas, em alguns pacientes com sorologia positiva ou doença celíaca confirmada, a dieta sem glúten pode ter papel complementar ao tratamento dermatológico.
Deve-se pensar em investigação para doença celíaca quando a psoríase vem acompanhada de:
- anemia;
- sintomas digestivos;
- fadiga;
- osteopenia ou osteoporose;
- história familiar de doença celíaca;
- outras doenças autoimunes;
- dificuldade de controle do quadro.
O tratamento da psoríase continua sendo dermatológico, com cremes, fototerapia, medicamentos sistêmicos ou biológicos quando indicados. A dieta sem glúten entra como tratamento da doença celíaca, não como substituição automática do tratamento da psoríase.
Eczema, dermatite e pele seca crônica
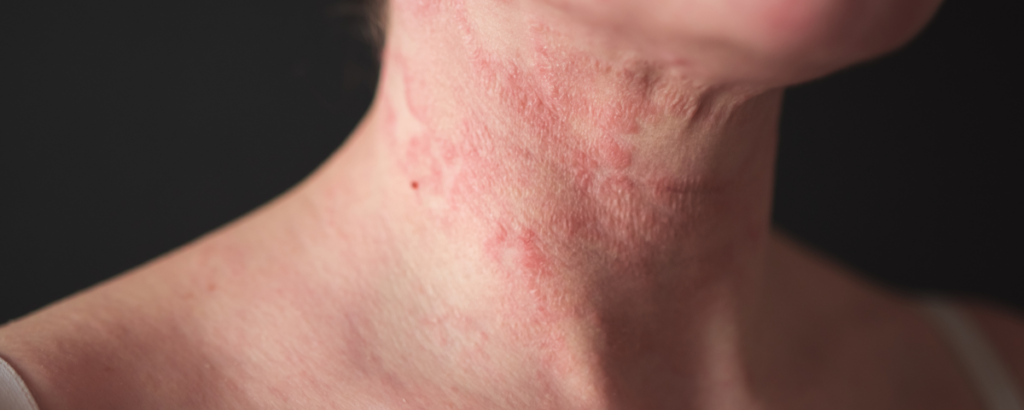
Pele seca, coceira, dermatite recorrente e eczema podem ter muitas causas: genética, clima, sabonetes agressivos, alergias, banhos quentes, baixa hidratação, alterações hormonais, envelhecimento, medicamentos e doenças inflamatórias.
Em pessoas com doença celíaca, há mais um fator a considerar: má absorção e deficiências nutricionais.
Quando faltam nutrientes importantes para a barreira da pele, como zinco, ferro, vitaminas A, D, E, complexo B, proteínas e gorduras essenciais, a pele pode ficar mais seca, sensível, opaca e com cicatrização pior.
Isso não significa que toda pele seca seja doença celíaca. Mas, quando pele seca intensa aparece junto com sintomas digestivos, anemia, fadiga, queda de cabelo ou histórico familiar, vale investigar.
O tratamento costuma envolver hidratação da pele, sabonetes suaves, controle de irritantes, medicamentos tópicos quando necessários e correção da causa de base. Em celíacos, isso inclui dieta sem glúten bem feita e avaliação de deficiências nutricionais.
Urticária crônica e doença celíaca
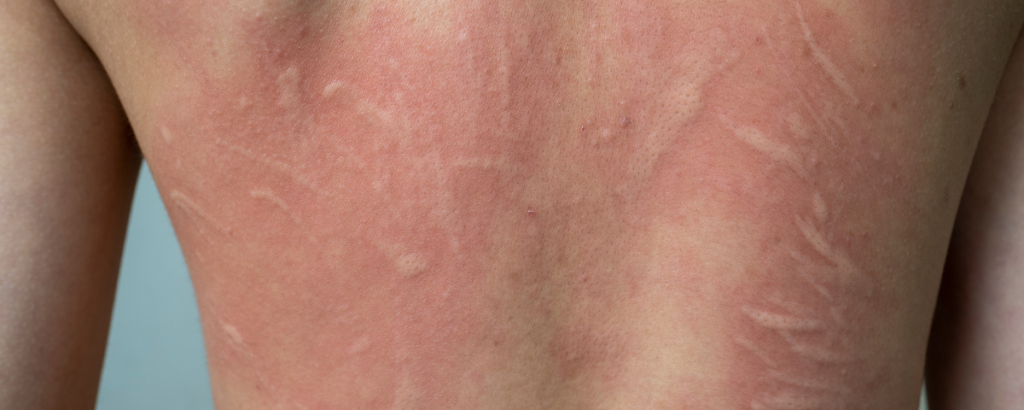
Urticária é aquela reação com placas altas, avermelhadas, que coçam e mudam de lugar. Quando dura mais de seis semanas, é chamada de urticária crônica.
A relação entre urticária crônica e doença celíaca é menos direta do que na dermatite herpetiforme. Em alguns pacientes, pode haver coexistência por terreno autoimune. Em outros, pode haver alergia ao trigo, que é outra doença, diferente da doença celíaca.
Esse ponto é essencial. Se a pessoa tem urticária minutos ou poucas horas depois de comer trigo, pode ser alergia ao trigo, uma reação mediada por IgE. Já a doença celíaca é autoimune e não costuma causar urticária imediata como principal manifestação.
O tratamento da urticária segue diretrizes próprias, com anti-histamínicos e outros medicamentos quando necessários. Se houver doença celíaca associada, a dieta sem glúten deve ser feita de forma rigorosa. Se houver alergia ao trigo, o manejo é outro e precisa de avaliação específica.
Alopecia, queda de cabelo e unhas frágeis
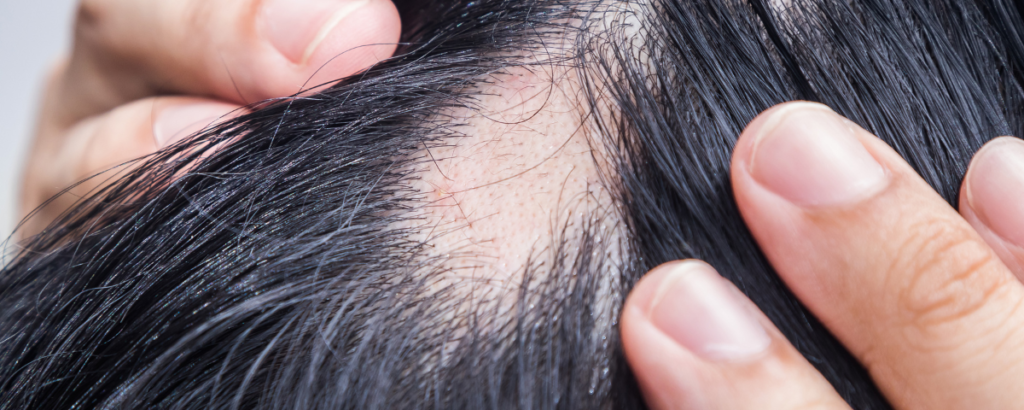
A doença celíaca pode se relacionar com queda de cabelo de duas formas principais.
A primeira é a alopecia areata, uma doença autoimune que causa falhas arredondadas no cabelo ou em outros pelos do corpo.
A segunda é a queda difusa, mais ligada a deficiências nutricionais, como falta de ferro, zinco, vitamina B12, folato, vitamina D, proteína ou inflamação ativa.
A diferença importa. Alopecia areata precisa de avaliação dermatológica e tratamento específico. Já a queda por deficiência nutricional exige investigação laboratorial e correção das carências.
Em pessoas celíacas, queda de cabelo, unhas quebradiças e pele sem viço podem ser sinais de que o intestino ainda não se recuperou totalmente, de que há contaminação por glúten, ou de que a dieta sem glúten está pobre em nutrientes.
Vitiligo e outras doenças autoimunes da pele

O vitiligo causa manchas brancas na pele pela perda de pigmento. Ele é considerado uma doença autoimune e pode coexistir com outras condições autoimunes, incluindo doença celíaca.
A relação não significa que o glúten “causa” vitiligo em todas as pessoas. O mais provável é que exista um terreno imunológico compartilhado em alguns pacientes.
O tratamento do vitiligo pode incluir corticoides tópicos, inibidores de calcineurina, fototerapia e outras estratégias dermatológicas. A dieta sem glúten é indicada quando há doença celíaca confirmada, mas não deve ser vendida como cura universal para vitiligo.
Penfigoide bolhoso e doenças bolhosas raras
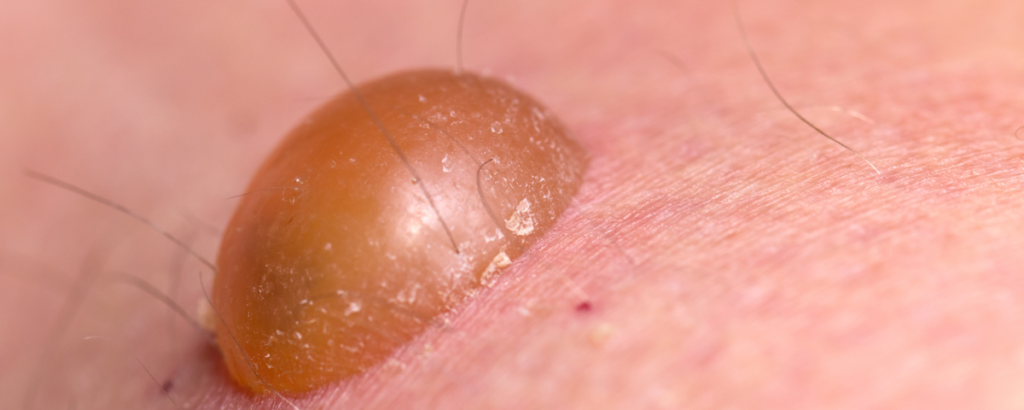
O penfigoide bolhoso é uma doença autoimune que causa bolhas tensas na pele, mais comum em pessoas idosas. A associação com doença celíaca é rara, mas aparece em revisões e estudos sobre doenças bolhosas autoimunes, especialmente em pacientes com dermatite herpetiforme.
Aqui o cuidado é não confundir tudo como “dermatite herpetiforme”. Nem toda bolha em celíaco é dermatite herpetiforme. Doenças bolhosas precisam de dermatologista, biópsia e, muitas vezes, imunofluorescência para diagnóstico correto.
Doença celíaca causa alergia na pele?
A doença celíaca não é alergia. Ela é uma doença autoimune desencadeada pelo glúten. Por isso, expressões como “alergia ao glúten na pele” podem confundir.
Existem pelo menos três situações diferentes:
| Situação | O que acontece |
| Doença celíaca | Reação autoimune ao glúten, com possível lesão intestinal e manifestações fora do intestino |
| Dermatite herpetiforme | Manifestação cutânea específica associada à doença celíaca |
| Alergia ao trigo | Reação alérgica, geralmente mediada por IgE, que pode causar urticária, inchaço e até anafilaxia |
Se a pele reage logo após comer trigo, com urticária, inchaço nos lábios, falta de ar ou sintomas rápidos, a investigação deve considerar alergia ao trigo, não apenas doença celíaca.
Como diagnosticar doença celíaca na pele?
O diagnóstico depende do tipo de lesão. Não existe um único exame de pele que responda tudo. O caminho costuma combinar dermatologia, gastroenterologia, exames de sangue, biópsias e avaliação nutricional.
Avaliação dermatológica
O primeiro passo é observar:
- tipo de lesão;
- localização;
- intensidade da coceira;
- tempo de evolução;
- simetria das lesões;
- resposta a tratamentos anteriores;
- presença de bolhas;
- queda de cabelo;
- alterações nas unhas;
- manchas;
- associação com alimentos;
- histórico familiar;
- sintomas intestinais ou anemia.
Fotos das crises podem ajudar, especialmente quando as lesões aparecem e somem.
Biópsia de pele com imunofluorescência direta
Quando há suspeita de dermatite herpetiforme, o exame mais importante é a biópsia de pele perilesional com imunofluorescência direta.
Esse exame não deve ser feito em qualquer área. Em geral, coleta-se pele aparentemente normal próxima à lesão, porque é ali que se procura o depósito de IgA.
Esse detalhe faz diferença. Uma biópsia feita no local errado pode atrapalhar o diagnóstico.
Exames de sangue para doença celíaca
Também podem ser solicitados:
- anti-transglutaminase tecidual IgA;
- IgA total;
- anti-endomísio IgA;
- antigliadina deaminada IgG em situações específicas;
- outros exames conforme avaliação.
Esses exames devem ser feitos com a pessoa ainda consumindo glúten, salvo orientação médica específica.
Endoscopia com biópsia intestinal
Em alguns casos, é indicada endoscopia digestiva alta com biópsia do duodeno para avaliar lesão intestinal compatível com doença celíaca.
Quando há dermatite herpetiforme confirmada por biópsia de pele e imunofluorescência direta, a investigação intestinal pode variar conforme o caso, sintomas e conduta médica.
Exames nutricionais
Como a pele também depende de nutrientes, pode ser necessário investigar:
- hemograma;
- ferritina;
- ferro;
- vitamina B12;
- folato;
- vitamina D;
- zinco;
- cálcio;
- albumina;
- proteínas totais;
- função tireoidiana;
- exames do fígado, como TGO e TGP, também chamados de AST e ALT.
Revisões sobre deficiências nutricionais na doença celíaca mostram que carências de ferro, folato, vitamina B12, vitamina D, cálcio, zinco e outros micronutrientes podem aparecer no diagnóstico e, em alguns pacientes, persistir mesmo durante a dieta sem glúten, especialmente quando a dieta é mal planejada.
Tratamento da doença celíaca na pele
O tratamento depende da manifestação cutânea, mas existem princípios gerais.
1. Dieta rigorosamente sem glúten
Para a pessoa celíaca, a dieta sem glúten é a base. Isso inclui retirar trigo, centeio, cevada e derivados, além de controlar contaminação cruzada.
Na dermatite herpetiforme, a dieta sem glúten é essencial para controlar a doença de base e reduzir recorrência a longo prazo. O problema é que a pele pode demorar meses ou até mais tempo para estabilizar completamente. Por isso, em casos ativos, medicamentos podem ser necessários no início.
2. Dapsona quando indicada
A dapsona é usada principalmente na dermatite herpetiforme para controlar rapidamente a coceira e as lesões. Mas precisa de prescrição e monitoramento.
Antes e durante o uso, o médico pode solicitar exames como:
- hemograma;
- função hepática;
- função renal;
- avaliação de G6PD, exame de sangue que mede a atividade da enzima glicose-6-fosfato desidrogenase;
- metemoglobina em alguns casos;
- acompanhamento de sintomas como falta de ar, palidez, fadiga intensa ou cianose.
A dapsona não deve ser usada por conta própria.
3. Tratamento dermatológico específico
Cada doença de pele tem seu tratamento.
- Eczema pode precisar de hidratantes, reparadores de barreira, corticoides tópicos ou inibidores de calcineurina.
- Psoríase pode exigir cremes, fototerapia, medicamentos sistêmicos ou biológicos.
- Urticária crônica pode precisar de anti-histamínicos e outros medicamentos.
- Alopecia areata pode exigir terapias tópicas, infiltrações, minoxidil ou imunomoduladores.
- Vitiligo pode precisar de corticoides tópicos, inibidores de calcineurina, fototerapia ou outras abordagens.
A dieta sem glúten trata a doença celíaca. Mas ela não substitui automaticamente o tratamento dermatológico de cada condição.
4. Alimentação proteica, anti-inflamatória e antioxidante
Dieta sem glúten não pode ser sinônimo de dieta pobre.
A pele precisa de matéria-prima. Uma alimentação protetora para a pele do celíaco deve incluir:
- proteína em todas as refeições principais;
- ovos, carnes, frango, peixes ou leguminosas;
- frutas ricas em vitamina C;
- verduras e legumes coloridos;
- azeite;
- castanhas e sementes, quando toleradas;
- feijões e grãos naturalmente sem glúten;
- tubérculos;
- água;
- fontes de ômega-3;
- baixo consumo de açúcar, álcool e ultraprocessados.
Essa estratégia ajuda porque a pele depende de aminoácidos, ferro, zinco, vitamina C, vitamina A, vitamina D, vitamina E, cobre, selênio e gorduras boas para formar colágeno, cicatrizar e manter barreira cutânea.
5. Suplementação quando há deficiência ou necessidade individual
A suplementação pode ser importante para a pele do celíaco, mas não deve ser automática.
No recém-diagnosticado, é comum investigar carências causadas pela má absorção intestinal. Mesmo em quem já está há anos na dieta sem glúten, algumas deficiências podem persistir, especialmente quando a alimentação é restrita, pobre em proteínas, baixa em fibras ou muito baseada em produtos industrializados sem glúten.
A suplementação deve ser guiada por exames, sintomas, fase da doença e avaliação profissional.
Entre os nutrientes e compostos que podem ser avaliados estão:
- ferro;
- folato;
- vitamina B12;
- vitamina D;
- cálcio;
- zinco;
- magnésio;
- selênio;
- cobre;
- vitamina A;
- vitamina E;
- ômega-3;
- proteína;
- colágeno hidrolisado;
- peptídeos de colágeno;
- vitamina C associada à síntese de colágeno;
- N-acetilcisteína, também chamada de NAC;
- coenzima Q10, em situações específicas;
- probióticos, quando houver indicação individual.
O colágeno hidrolisado e os peptídeos de colágeno vêm sendo estudados por seu possível efeito em hidratação, elasticidade e aparência da pele. Revisões e metanálises apontam melhora em alguns marcadores de pele, embora os resultados variem conforme dose, tempo de uso, qualidade do produto e desenho dos estudos.
N-acetilcisteína, conhecida como NAC, é um precursor da glutationa, um dos sistemas antioxidantes do organismo. Na dermatologia, ela tem sido estudada por seu papel no estresse oxidativo e em algumas doenças de pele, mas não deve ser usada como “suplemento padrão” para todo celíaco. A indicação precisa considerar quadro clínico, medicamentos em uso, doenças associadas e orientação profissional.
O ponto central é: suplemento não corrige contaminação por glúten, não substitui dieta sem glúten e não trata sozinho dermatite, psoríase, urticária ou queda de cabelo.
Ele pode ajudar quando existe deficiência, inflamação, baixa ingestão proteica, pior cicatrização ou necessidade específica de suporte nutricional. Mas a base continua sendo diagnóstico correto, dieta sem glúten bem feita, alimentação rica em nutrientes e tratamento dermatológico quando indicado.
Não é “tomar tudo porque é celíaco”. É investigar, corrigir e acompanhar.
Cuidados por fase: recém-diagnosticado e em remissão
Celíaco recém-diagnosticado
No início, o foco é controlar a inflamação, retirar totalmente o glúten, corrigir carências e tratar lesões ativas. Essa fase pode exigir:
- confirmação diagnóstica adequada;
- orientação nutricional;
- revisão da cozinha e da contaminação cruzada;
- exames de deficiências;
- tratamento dermatológico;
- hidratação intensiva da pele;
- dapsona, se houver dermatite herpetiforme e indicação médica;
- acompanhamento da resposta cutânea e intestinal.
É comum a pele não melhorar no mesmo ritmo do intestino. Isso não significa necessariamente que a dieta falhou. Mas se as lesões persistem, é preciso checar contaminação, diagnóstico, medicamentos e deficiências.
Celíaco em remissão
Em remissão, o objetivo é manter a pele estável e prevenir recaídas. Isso envolve:
- dieta sem glúten contínua;
- atenção a contaminação cruzada;
- exames periódicos conforme orientação;
- manutenção de boa ingestão proteica;
- alimentação rica em antioxidantes;
- hidratação da pele;
- uso de protetor solar;
- controle de estresse e sono;
- acompanhamento dermatológico quando houver doença de pele associada.
Uma dieta sem glúten baseada apenas em biscoitos, pães, bolos e massas industrializadas pode manter o celíaco livre de glúten, mas não necessariamente bem nutrido.
Má absorção, colágeno e pele: por que o intestino interfere na aparência?
A pele não é vaidade isolada. Ela é tecido vivo. Para produzir colágeno, cicatrizar, renovar células e manter cabelo e unhas, o corpo precisa de nutrientes.
A doença celíaca ativa pode reduzir a absorção de muitos deles.
- A falta de ferro pode piorar queda de cabelo e cansaço.
- A falta de zinco pode afetar cicatrização, imunidade, pele e unhas.
- A falta de vitamina D pode se relacionar com imunidade, ossos e inflamação.
- A falta de B12 e folato pode afetar renovação celular e sintomas neurológicos.
- A baixa ingestão de proteína prejudica síntese de colágeno.
- A baixa ingestão de vitamina C reduz matéria-prima para formação adequada de colágeno.
Por isso, em alguns celíacos, a pele melhora não apenas porque o glúten foi retirado, mas porque o intestino começa a se recuperar e o corpo volta a absorver melhor o que precisa.
O que pode piorar a pele do celíaco além do glúten?
O glúten é o gatilho da doença celíaca. Mas não é o único fator que pode piorar a pele. A pele do celíaco também pode sofrer com:
Ultraprocessados sem glúten
Nem todo produto sem glúten é saudável. Muitos produtos industrializados sem glúten são ricos em amidos, açúcar, gordura, aditivos e pobres em fibras, proteínas, vitaminas e minerais. Isso pode piorar inflamação de baixo grau, intestino, pele, cabelo e unhas.
Açúcar e glicação do colágeno
Excesso de açúcar pode favorecer glicação, processo que prejudica fibras de colágeno e elastina, afetando elasticidade e envelhecimento da pele. Para quem já tem inflamação, deficiência nutricional ou pele sensível, esse padrão alimentar pode piorar o terreno.
Baixa ingestão de proteína
Sem proteína suficiente, o corpo tem menos matéria-prima para cicatrização, colágeno, cabelo e unhas.
Banhos muito quentes
Banho quente e demorado remove a oleosidade natural da pele e piora ressecamento e coceira.
Sabonetes agressivos
Sabonetes muito detergentes, perfumes fortes e esfoliações excessivas podem irritar a pele, especialmente quando ela já está sensibilizada.
Contaminação cruzada
Em quem tem doença celíaca, contaminação por glúten pode manter inflamação ativa, sintomas e, em alguns casos, manifestações cutâneas.
Deficiências não corrigidas
Mesmo com dieta sem glúten, algumas pessoas continuam com ferro, vitamina D, B12, folato ou zinco baixos. Isso precisa ser investigado, não adivinhado.
Cosméticos, sabonetes e maquiagem: celíaco precisa usar tudo sem glúten?
Na maioria dos casos, não é necessário que todo cosmético, shampoo, sabonete ou hidratante seja sem glúten, porque a doença celíaca é desencadeada pela ingestão de glúten, não pelo contato com a pele íntegra.
O cuidado maior é com produtos que podem ser engolidos ou entrar em contato direto com a boca, como:
- batom;
- gloss;
- balm labial;
- pasta de dente;
- enxaguante bucal;
- produtos usados nas mãos antes de comer;
- maquiagem em pó próxima à boca;
- produtos aplicados em pele ferida ou lesionada.
A Canadian Celiac Association explica que a absorção de glúten pela pele não foi comprovada como tóxica para pessoas com doença celíaca, e que o risco principal ocorre quando há ingestão suficiente para chegar ao intestino.
Na prática:
- batom e balm labial sem glúten são escolhas prudentes;
- pasta de dente e enxaguante bucal devem ser verificados;
- creme de mão com glúten exige cuidado antes de comer;
- shampoo e sabonete geralmente oferecem baixo risco, desde que não sejam ingeridos;
- em dermatite herpetiforme ativa ou pele ferida, vale ser mais cauteloso.
Se um produto causa ardor, coceira ou vermelhidão repetida, suspenda e converse com o dermatologista. Isso pode ser irritação, alergia de contato ou sensibilidade a outro componente da fórmula, não necessariamente ao glúten.
Quais cremes ajudam a pele do celíaco?
Não existe “creme para doença celíaca” que trate a doença de pele.
Mas alguns cuidados ajudam a proteger a barreira da pele:
- hidratantes sem perfume;
- cremes com ceramidas;
- loções com glicerina;
- hidratantes com ureia em baixa concentração, quando tolerados;
- sabonetes suaves;
- óleo de banho em peles muito secas;
- protetor solar diário;
- evitar esfoliantes agressivos;
- aplicar hidratante logo após o banho.
Se houver dermatite, psoríase, urticária, bolhas ou queda de cabelo, o tratamento precisa ser específico.
Quando procurar dermatologista?
Procure avaliação se você tem:
- bolhas com coceira intensa;
- lesões recorrentes em cotovelos, joelhos, nádegas ou couro cabeludo;
- pele que não melhora com tratamento comum;
- urticária por mais de seis semanas;
- queda de cabelo em placas;
- manchas brancas;
- placas vermelhas com descamação;
- feridas que demoram a cicatrizar;
- coceira intensa sem causa clara;
- doença celíaca diagnosticada e surgimento de lesões novas;
- suspeita de dermatite herpetiforme.
Se a suspeita for dermatite herpetiforme, pergunte sobre biópsia de pele com imunofluorescência direta antes de iniciar tratamentos que possam mascarar o quadro.
Perguntas frequentes sobre doença celíaca na pele
Quais são os sinais na pele da doença celíaca?
Os sinais podem incluir coceira intensa, bolhas pequenas, feridas por escoriação, lesões simétricas em cotovelos, joelhos e nádegas, pele seca, urticária, placas descamativas, queda de cabelo, unhas frágeis e manchas. A manifestação mais específica é a dermatite herpetiforme.
Como é a pele de quem tem doença celíaca?
Pode ser normal ou apresentar sinais variados. Algumas pessoas têm dermatite herpetiforme, outras têm pele seca, eczema, psoríase, urticária, queda de cabelo, vitiligo ou alterações ligadas a deficiências nutricionais.
Doença celíaca causa coceira?
Pode causar, principalmente quando há dermatite herpetiforme. A coceira costuma ser intensa e pode vir com bolhas, pápulas e feridas por coçar. Mas coceira também pode ter muitas outras causas.
Doença celíaca causa bolhas na pele?
Sim, especialmente na dermatite herpetiforme. As bolhas costumam ser pequenas, muito pruriginosas e aparecem em áreas como cotovelos, joelhos, nádegas, costas e couro cabeludo.
Doença celíaca causa urticária?
A urticária pode coexistir com doença celíaca, mas a relação não é tão direta quanto na dermatite herpetiforme. Urticária imediata após trigo pode sugerir alergia ao trigo, que é diferente de doença celíaca.
Qual doença de pele é causada pelo glúten?
A dermatite herpetiforme é a principal doença de pele associada ao glúten e à doença celíaca. Outras dermatoses podem estar associadas, mas nem sempre são causadas diretamente pelo glúten.
Dermatite herpetiforme é doença celíaca?
A dermatite herpetiforme é considerada a manifestação cutânea específica da doença celíaca. Muitas pessoas com dermatite herpetiforme têm alterações intestinais mesmo sem sintomas digestivos evidentes.
Como diagnosticar dermatite herpetiforme?
O diagnóstico costuma envolver biópsia de pele perilesional com imunofluorescência direta, além de exames de sangue para doença celíaca. A avaliação deve ser feita por dermatologista.
A pele melhora depois de cortar o glúten?
Em pessoas com doença celíaca, a dieta sem glúten pode melhorar manifestações cutâneas relacionadas à doença, especialmente dermatite herpetiforme. Mas a melhora pode demorar e algumas doenças de pele precisam de tratamento próprio.
Posso passar creme com glúten na pele?
Na maioria dos casos, o glúten em produtos tópicos não atravessa a pele íntegra em quantidade relevante para ativar a doença celíaca. O maior cuidado é com produtos que podem ser ingeridos, como batom, balm labial, pasta de dente e enxaguante bucal.
Celíaco precisa usar shampoo sem glúten?
Em geral, não é obrigatório. O risco é baixo se o produto não for ingerido. Mas pessoas muito sensíveis, crianças pequenas, quem tem hábito de levar a mão à boca ou quem tem lesões abertas podem preferir produtos sem glúten por segurança.
Qual o melhor hidratante para pele de celíaco?
Não existe um hidratante específico para doença celíaca. Prefira produtos suaves, sem perfume, com boa ação de barreira, como fórmulas com ceramidas, glicerina ou ativos hidratantes. Se houver dermatite ou lesão ativa, procure dermatologista.
Doença celíaca pode causar queda de cabelo?
Sim, pode haver queda por deficiência de ferro, zinco, B12, folato, vitamina D, baixa proteína ou inflamação ativa. Também existe associação com alopecia areata, uma doença autoimune que causa falhas em placas.
Suplementos melhoram a pele do celíaco?
Podem ajudar quando há deficiência comprovada. Ferro, zinco, vitamina D, B12, folato, cálcio, magnésio, vitamina A, vitamina E, ômega 3 e proteína são importantes. Em alguns casos, compostos como colágeno hidrolisado, peptídeos, N-acetilcisteína, coenzima Q10, e probióticos podem ser considerados, mas devem ser suplementados conforme exames e orientação profissional. Suplemento não substitui dieta sem glúten, tratamento dermatológico nem correção de contaminação cruzada.
Toda pessoa com psoríase deve cortar glúten?
Não. A retirada do glúten é obrigatória para quem tem doença celíaca. Em pacientes com psoríase, a investigação para doença celíaca pode fazer sentido quando há sintomas, anemia, história familiar ou sorologia positiva. Cortar glúten sem diagnóstico pode atrapalhar exames.
Quem tem doença celíaca pode fazer bariátrica?
A doença celíaca não é, sozinha, uma resposta para indicação ou contraindicação de cirurgia bariátrica. A decisão depende de avaliação médica, estado nutricional, controle da doença celíaca, risco de deficiências e equipe especializada.
Conclusão: a pele pode contar uma história que o intestino ainda não contou
A doença celíaca é conhecida pelo intestino, mas nem sempre começa por ele.
Às vezes, começa pela coceira. Pela bolha que volta. Pela pele seca que não melhora. Pela queda de cabelo. Pela urticária sem explicação. Pela psoríase difícil de controlar. Pela mancha, pela ferida, pela sensação de que algo no corpo está inflamado.
A pele não deve ser ignorada. Ela pode ser apenas uma doença dermatológica comum. Pode ser alergia. Pode ser irritação. Pode ser deficiência nutricional. Pode ser outra doença autoimune. Mas também pode ser uma pista de doença celíaca ainda não diagnosticada ou mal controlada.
O caminho mais seguro é investigar com método: dermatologista, exames adequados, avaliação da doença celíaca, biópsia de pele quando houver suspeita de dermatite herpetiforme, análise nutricional e tratamento individualizado.
Para quem é celíaco, cuidar da pele começa no prato, mas não termina nele.
Começa com dieta sem glúten rigorosa. Continua com correção de deficiências. Passa por tratamento dermatológico. E exige atenção ao corpo inteiro.
Porque, na doença celíaca, a pele pode ser a parte visível de uma inflamação que começou muito antes de aparecer no espelho.
Referências científicas e fontes consultadas
- Antiga E. et al. The diagnosis and treatment of dermatitis herpetiformis. Revisão sobre diagnóstico, biópsia de pele, imunofluorescência direta, dieta sem glúten e dapsona.
- Reunala T. et al. Dermatitis Herpetiformis: An Update on Diagnosis and Management. Revisão sobre apresentação clínica, diagnóstico, tratamento e monitoramento da dermatite herpetiforme.
- Abenavoli L. et al. Cutaneous manifestations in celiac disease. Revisão sobre manifestações cutâneas associadas à doença celíaca.
- Caproni M. et al. Celiac Disease and Dermatologic Manifestations: Many Skin Clue to Unfold Gluten-Sensitive Enteropathy. Revisão sobre doenças dermatológicas associadas à doença celíaca.
- Rodrigo L. et al. Cutaneous and Mucosal Manifestations Associated with Celiac Disease. Revisão sobre manifestações cutâneas e mucosas da doença celíaca.
- Vats V. et al. Gluten Intolerance and Its Association With Skin Disorders. Revisão sobre distúrbios cutâneos associados ao glúten.
- Didona D. et al. Gluten-related skin disorders: clinical presentation, diagnostic and therapeutic management. Revisão sobre distúrbios cutâneos relacionados ao glúten.
- Russell LA. et al. Micronutrient Deficiencies Associated with a Gluten-Free Diet in Celiac Disease and Non-Celiac Gluten/Wheat Sensitivity. Revisão sistemática e metanálise sobre deficiências nutricionais.
- Kreutz JM. et al. Narrative Review: Nutrient Deficiencies in Adults and Children with Treated and Untreated Celiac Disease. Revisão sobre deficiências nutricionais em adultos e crianças com doença celíaca.
- Rondanelli M. et al. Micronutrients Dietary Supplementation Advices for Celiac Patients on Long-Term Gluten-Free Diet with Good Compliance. Revisão sobre suplementação e dieta sem glúten a longo prazo.
- Canadian Celiac Association. Gluten in Lotions and Cosmetics. Orientações sobre cosméticos, pele e risco de ingestão de glúten.
- Choi FD, Sung CT, Juhasz ML, Mesinkovsk NA. Oral Collagen Supplementation: A Systematic Review of Dermatological Applications. J Drugs Dermatol. 2019 Jan 1;18(1):9-16. PMID: 30681787.
- Janeczek M, Moy L, Riopelle A, Vetter O, Reserva J, Tung R, Swan J. The Potential Uses of N-acetylcysteine in Dermatology: A Review. J Clin Aesthet Dermatol. 2019 May;12(5):20-26. Epub 2019 May 1. PMID: 31320973; PMCID: PMC6561714.
Conteúdo tem caráter exclusivamente educativo e informativo. As informações apresentadas neste artigo não substituem consulta médica, diagnóstico clínico ou orientação nutricional individualizada. Caso você suspeite de doença celíaca, sensibilidade ao glúten ou qualquer condição relacionada, procure um gastroenterologista ou outro especialista qualificado. Nunca retire o glúten da alimentação antes de realizar os exames diagnósticos — isso pode invalidar os resultados sorológicos e dificultar o diagnóstico. Produtos mencionados neste artigo não constituem endosso comercial. Sempre consulte seu médico, gastroenterologista, ginecologista, endocrinologista ou nutricionista antes de iniciar qualquer medicamento, suplementação, terapia hormonal ou mudança no protocolo de tratamento. Cada paciente é único, e as condutas devem ser individualizadas por profissionais habilitados e especializados. O Eu Celíaca não recebe patrocínio de laboratórios, indústria farmacêutica ou fabricantes de produtos sem glúten. Todo o conteúdo é produzido de forma independente, com base em fontes científicas verificadas, com o único objetivo de apoiar a comunidade celíaca. Andréa Farias é celíaca diagnosticada desde 2012, jornalista, pesquisadora e fundadora do Eu Celíaca. A autora compartilha sua experiência pessoal como celíaca, pesquisa baseada em fontes científicas, experiência na indústria farmacêutica e relacionamento direto com médicos, pesquisadores e farmacêuticos.
Eu Celíaca©. Todos os direitos reservados. Reprodução parcial ou total permitida somente com citação da fonte e link para o conteúdo original.










